انواع حمله قلبی و روشهای پیشگیری از آنها چیست ؟

آزمایش آنالیز اسپرم یا اسپرموگرام چیست؟
25 اسفند 1400
بیماری قلبی مادرزادی چیست و چه علائمی دارد؟
14 فروردین 1401
حمله قلبی یا سکته قلبی که در اصطلاح پزشکی به آن آنفارکتوس میوکارد گفته
میشود,زمانی رخ میدهد که بخشی از عضله قلب به میزان کافی خون دریافت
نکرده باشد و در نتیجه اکسیژن مورد نیاز به عضلات قلبی نرسیده باشد.
زمانیکه قلب به میزان کافی خون و اکسیژن دریافت نکند, عملکرد آن دچار اختلال
می شود.
هنگام حملات قلبی عضله قلب در تلاش است تا زنده بماند و برای زنده ماندن به اکسیژن نیاز دارد.
هر چه که قلب بیشتر بدون اکسیژن بماند و دیرتر اقدامات درمانی لازم را دریافت
کند,شدت آسیبی که به عضله های قلب وارد می شود بیشتر خواهد بود.
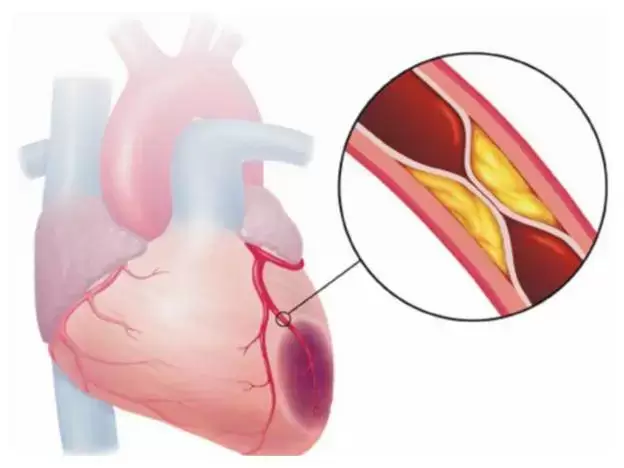
دلیل اصلی بروز حمله قلبی مشکلات و انسداد شریانهای کرونری قلب است.
گرفتگی عروق باعث می شود شریانها نتوانند خون مورد نیاز ماهیچههای قلبی را
تامین کنند.
علت اصلی حمله قلبی گرفتگی رگ قلب یا (CAD) می باشد.
یکی دیگر از دلایل بروز حمله قلبی که کمتر متداول است اسپاسم شدید یا انقباض
ناگهانی شریان کرونر است که می تواند جریان خون به عضله قلب را متوقف کند.
حمله قلبی واقعا تجربه ترسناکی است,اگر شخصی خودش آنرا تجربه کرده باشد
یا نزدیکانش را در آن شرایط دیده باشد عمق خطر را درک میکند.
قلب حیاتی ترین عضو بدن است که هرگونه مشکلی در مورد آن باید کاملا جدی
گرفته شود.
چکاپ منظم و دوره ای قلب جهت اطمینان از سلامت قلب یا مشکلات پنهان
قلبی از اهمیت بسیار زیادی برخوردار است.
سکته قلبی یکی از خطرناکترین و ترسناکترین مشکلاتی است که می تواند برای قلب
رخ دهد.
سکته قلبی یکی از شایع ترین انواع بیماری قلبی و همچنین یکی از اصلی ترین عوامل
مرگ و میر در دنیا می باشد که متأسفانه افراد بسیار زیادی به آن دچار میشوند.
با اقدامات به موقع و مراقبتهای پزشکی هزاران نفر در دنیا از مرگ ناشی از حملات
قلبی جان سالم به در می برند اما با این وجود هنوز هم درصد مرگ ناشی از حمله
قلبی شدید بسیار بالاست.
برای درک بهتر از این بیماری در ادامه بطور مفصل و با تمام جزئیات به توضیح
حمله قلبی و عوارض و نشانه های آن پرداخته ایم.
علائم حمله قلبی
سکته قلبی علائم مختلفی دارد که برخی از آنها علائم اولیه محسوب می شود و
می توان آنها را به عنوان اولین نشانه از سکته قلبی در نظر گرفت.
علائم سکته قلبی با توجه به شدت حمله و گرفتگی سرخرگها، علائم از خفیف تا
شدید متغیر باشند.
علاوه بر این علائم سکته قلبی به سن و جنسیت هم بستگی دارد.
بطور مثال علائم سکته قلبی در کودکان با علائم سکته قلبی در خانمها و آقایان
متفاوت است.
اولین علامت سکته قلبی درد شدیدی است که در سمت چپ قفسه سینه یا در
مرکز آن شروع می شود.
گاهی این درد برای چند دقیقه طول میکشد و از بین میرود و گاهی هم مجدد
برمیگردد.
درد قفسه سینه مانند یک فشار شدید و ناخوشایند یا احساس فشرده شدن
قفسه سینه یا دردی مثل سوزش و تیرکشیدن می باشد.
گاهی حمله قلبی با درد و ناراحتی در یک یا هر دو بازو و شانه ها رخ میدهد.
تنگی نفس هم از علائم مهم سکته قلبی است. این علائم ممکن است در شروع
سکته قلبی و یا قبل از شروع آن اتفاق بیفتد.
علائم اصلی حمله قلبی:
1. درد و احساس ناراحتی در قفسه سینه
اغلب حملات قلبی شامل احساس درد و ناراحتی در مرکز یا سمت چپ قفسه
سینه می باشند که بیشتر از چند دقیقه طول می کشد یا از بین می رود و دوباره
برمیگردد.
احساس ناراحتی در قفسه سینه می تواند حس فشار,تنگی,پر بودن بدن یا احساس
درد باشد.
2. احساس ضعف یا سبکی سر
یکی دیگر از علائم حمله قلبی احساس ضعف شدید و سبکی سر می باشد و
همچنین ممکن است فرد تعریق سرد و خاصی را در بدن خود تجربه کند.
3. احساس درد و ناراحتی در ناحیه فک,گردن یا پشت.
4. احساس درد در بازو یا شانه ها
5. نفس تنگی
نفس تنگی معمولا با احساس ناراحتی در قفسه سینه همراه است,اما نفس تنگی
می تواند قبل از شروع ناراحتی در قفسه سینه به وجود آید.
دیگر علائم حمله قلبی عبارتند از:
- خستگی غیر معمول و بی دلیل
- حالت تهوع
- استفراغ
این علائم در افراد مختلف با شدت متفاوتی بروز میکند.
درصورتیکه علائمی مانند تیرکشیدن قفسه سینه, تنگی نفس و احساس درد در
شانه چپ بیشتر از ۵ دقیقه طول بکشد,نشانه انفارکتوس قلبی است.
مهمترین اقدام در نجات جان افرادی که دچار حمله قلبی شده اند شناسایی سریع
نشانه های سکته قلبی می باشد.
اقدام به موقع موجب نجات جان افراد و همچنین کاهش عوارض بلند مدت
می شود.
احتمال بروز این علائم در خانمها بیشتر از آقایان می باشد.
علائم حمله قلبی چقدر طول می کشد؟
علائم حمله قلبی معمولا از چند دقیقه تا چند ساعت طول میکشد.
درصورتیکه به مدت چند روز,چند هفته یا ماه به طور مداوم احساس درد
در قفسه سینه داشته باشید بعید است که به دلیل حمله قلبی باشد.
شدت حملات قلبی متفاوت است و با توجه به همین موضوع,شدت و مدت زمان
بروز علائم سکته قلبی هم متفاوت خواهد بود.
اولین و اصلی ترین نشانه حمله قلبی یعنی درد قفسه سینه و تنگی نفس می تواند
بطور مکرر ظاهر شود و بعد قطع شود.
علائم اصلی سکته قلبی مانند تیر کشیدن شانه سمت چپ,تنگی نفس و درد شدید
قفسه سینه حدود 10 دقیقه ظاهر می شوند و سپس فروکش می کنند.
این حالات ممکن است چند بار قبل از حمله اصلی در فرد ایجاد شوند.
طبق مطالعات بدست آمده معمولا علائمی که بیش از 5 دقیقه طول میکشد
میتواند از نشانه های مهم آنفارکتوس میوکارد باشند.
انواع حمله قلبی و روشهای درمان آن
با توجه به شدت حمله و میزان انسداد عروق حمله قلبی میتواند انواع مختلفی
داشته باشد.
انسداد عروق ممکن است جزئی یا کامل باشد.
بر اساس شدت سکته قلبی,درمان آن می تواند متفاوت باشد.
انواع حمله قلبی عبارتند از:
- حمله شدید قلبی
- سکته قلبی خاموش
- سکته قلبی خفیف
عامل اصلی جهت تعیین روند درمانی نوع حمله قلبی است که به آن دچار
شده اید.
حمله قلبی زمانی رخ می دهد که در عروق کرونر انسداد وجود داشته باشد و
مانع از رسیدن جریان خون به بدن شود.
در نتیجه قسمتی از قلب قادر نیست اکسیژن مورد نیاز خود را دریافت کند.
انسداد ممکن است بطور کامل عروق کرونر را درگیر کرده باشد یا فقط بخشی
از شریان را گرفته باشد.
- انسداد کامل عروق کرونر به معنی مواجه شدن با یک حمله قلبی از نوع
STEMI می باشد.
- درصورتیکه جزئی از عروق مسدود شده حمله قلبی NSTEMI رخ می دهد.
روش و روند درمان حمله قلبی از نوع STEMI با نوع NSTEMI متفاوت است
البته در بعضی از مراحل با هم همپوشانی دارند.
در بیمارستانها معمولا از تکنیک هایی استفاده می شود که جریان خون به سمت
بخش آسیب دیده ی قلب که ناشی از حمله قلبی می باشد دوباره برقرار شود.
در بیمارستانها برای درمان بیمار سکته قلبی روشهای مختلفی بکار میرود.
ممکن است از داروهای حل کننده لخته خون (ترومبولیز),آنژیوپلاستی بالن (PCI),عمل جراحی و یا ترکیبی از این دو استفاده شود.
میتوان گفت حدود یک سوم از بیمارستانها دارای تجهیزاتی هستند که به آنها
امکان استفاده از یک روش درمانی خاص به نام ترمیم درون وریدی عروق کرونر
از راه پوست (PCI),که آنژیوپلاستی زیرمجموعه ای از این روش درمانی می باشد
را می دهد.
این روش درمانی یک روش تخصصی جهت درمان حمله قلبی می باشد.
بیمارستانی که در آن تجهیزات مربوط به روش PCI وجود داشته باشد,
احتمالا شما را به بخشی ارجاع می دهد که در زمینه کاتتریزاسیون قلبی
(روشی برای تشخیص و درمان بیماریهای قلبی عروقی) تخصص داشته باشد.
در آن بخش توسط یک آنژیوگرام تشخیصی وضعیت گردش خون به قلب
را بررسی کرده و نحوه عملکرد قلب در پمپاژ خون را ارزیابی می کنند.
با توجه به نتیجه بدست آمده یکی از این پروسه درمانی برای شما انتخاب
می شود.
- درمان پزشکی
- آنژیوپلاستی و استنت گذاری
- پیوند بای پس عروق کرونر (CABG)
درصورتیکه بیمارستان تجهیزات PCI را نداشته باشد ممکن است شما را
به بیمارستان دیگری منتقل کند.
در این شرایط ممکن است تیم پزشکی تصمیم داشته باشد به کمک داروهای
خاصی به نام فیبرینولیتیک گردش خون را به حالت عادی بازگرداند.
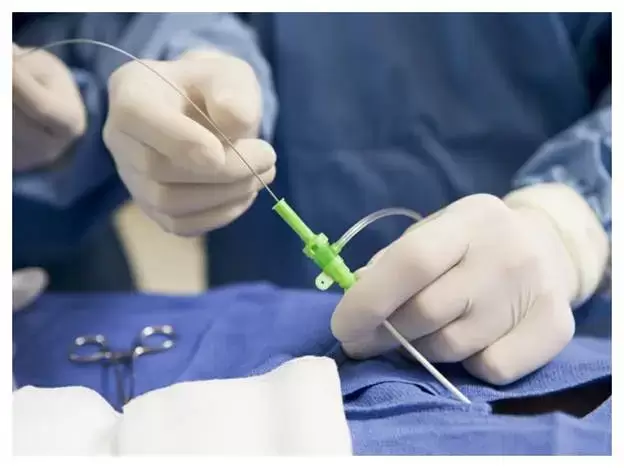
ممکن است نیاز به آنژیوگرافی داشته باشید.
آنژیوگرافی درواقع یک تکنیک تصویر برداری است که به کمک آن می توان
داخل شریانها,رگها و همچنین اتاقک های قلب را مشاهده کرد.
اغلب پس از انجام آنژیوگرافی یک پروسه تقریبا تهاجمی به نام خون رسانی مجدد
انجام می شود تا گردش خون به سمت قلب به حالت عادی بازگردد.
سکته قلبی خاموش و علائم آن
یکی از حالات خطرناک حمله قلبی در مواردی است که فرد اصلا متوجه بروز
حمله نمی شود.
در این شرایط هیچ یک از علائم رایج و واضح سکته قلبی را مشاهده نمی شود
و اغلب علائم حمله قلبی به مشکلاتی مانند درد معده نسبت داده می شوند.
به همین دلیل این شرایط سکته قلبی خاموش هم نامیده می شود.
این نوع از سکته در بیشتر موارد در حدی است که بیمار به بیمارستان مراجعه
نمی کند و این نوع حمله قلبی معمولا نیمی از سکته های قلبی را تشکیل می دهند.
بطور مثال ممکن است رگی که مسدود شده به صورت خود به خودی باز شود
و مشکل برطرف شود,اما باز هم این نوع از حملات قلبی می توانند خطرساز
شوند و باعث آسیب رسیدن به قلب و عروق گردند.
به همین دلیل است که به نشانه های حمله قلبی خاموش باید بسیار توجه شود.
مهمترین نشانه های سکته قلبی خاموش عبارتند از:
- تهوع
- استفراغ
- دردهای خفیف و جزئی در ناحیه مرکزی
در بیشتر موارد این علائم را با معده درد یا اسپاسم عضلانی اشتباه می گیرند.
در سکته قلبی خاموش ممکن است بیمار به مدت چند روز احساس خستگی
بسیار شدید و ضعف و بی حالی خفیفی داشته باشد.
در مواردی علائم حمله قلبی خفیف مانند علائم سرماخوردگی و مشکلات
گوارشی است لذا این علائم باید بسیار جدی گرفته شوند.
اگر هر یک از این علائم برای مدت زمان زیادی ادامه داشته باشند و برطرف
نشوند,باید به عنوان علائم حمله قلبی خفیف در نظر گرفته شوند و در اسرع
وقت چکاپ پزشکی لازم صورت گیرد.
گاهی حتی بعد از گذشت چندین ماه از سکته قلبی خاموش نشانه های آن
در نوار قلبی فرد مشخص می شود.
سکته قلبی خفیف و علائم آن
سکته قلبی خفیف حالت دیگری از حمله قلبی خاموش است.
در حملات خفیف همه عضلات قلب درگیر نمی شوند و فقط قسمتی از ماهیچه
های قلبی تحت تأثیر حمله قرار می گیرند.
درصورتیکه این افراد تحت بررسی قرار بگیرند مشخص می شود تنها یکی از رگهای
کوچک منتهی به قلب مسدود شده و به همین دلیل سکته قلبی به صورت
خفیف رخ داده است.
در حقیقت در حمله و سکته خفیف که افراد علائم خاصی ندارند,یک سرخرگ
کرونر باریک شده است و منقبض می شود و به دنبال آن رگهای مجاور برای
جبران آن منبسط می شوند.
به همین دلیل در بسیاری از افراد ممکن است حمله قلبی بدون علائم باشد
و نشانه بارزی در فرد دیده نشود.
در این شرایط بدن در تلاش است تا با رساندن خون لازم به قلب مانع از
آسیب های بسیار شدید و جبران ناپذیر به فرد شود.
علائم حمله قلبی خفیف عبارتند از:
- حالت تهوع و استفراغ
- ورم کردن مچ دست یا پا
- دردهای خفیف در بازو و شانه
- عرق کردن
- ضربان قلب نامنظم
- تپش قلب خفیف
- ضعف و خستگی
با توجه به شدت حمله و شرایط جسمانی فرد این علائم در افراد مختلف میتواند
متفاوت باشد و لزوما تمام علائم در یک فرد مشاهده نخواهد شد.
درد قفسه سینه و سکته قلبی از مواردی است که همیشه باید به آن توجه ویژه
داشت.
روشهای درمانی متدوال حمله قلبی
هنگامی که بیماران با سکته قلبی به بیمارستان ارجاع داده میشوند,با توجه به
شدت حمله و میزان آسیب وارد شده به قلب درمانهای لازم برای آنها انجام
خواهد شد.
این درمانها شامل تجویز دارو نیز می شود.
البته گاهی ممکن است روشهای درمانی پیشرفته تری برای رفع مشکلات مختلف
ناشی از سکته قلبی نیاز و ضروری باشد.
اولین روش درمانی و اقدامات اولیه سکته قلبی در راستای بازگشت سریع جریان
خون به بافت قلبی می باشد.
هر ثانیه که از وقوع حمله قلبی می گذرد و ماهیچه قلب بدون خون و اکسیژن
می ماند,حجم بیشتر از بافت قلب بیمار تحلیل میرود.
یکی از مهمترین روشهای درمانی ماساژ قلبی و احیای قلبی ریوی می باشد.
از دیگر درمانهایی که برای بیمارانی که دچار حمله قلبی شده اند تجویز می شود
داروهای اختصاصی سکته قلبی می باشد.
لازم به ذکر است که نوع دارو,تعداد و دوز مصرف آنها به شدت حمله قلبی بستگی دارد.
روشهای درمانی مهم دیگر جراحی و درمانهای ترکیبی همراه آن است.
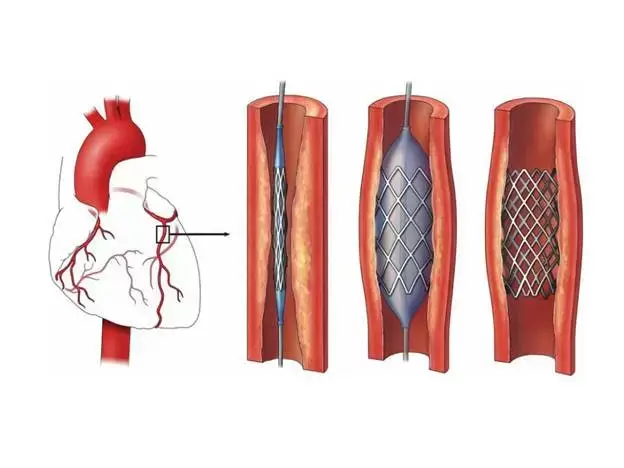
آنژیوپلاستی عروق کرونر یکی از رایج ترین و مهمترین روشهای درمانی است.
علاوه بر این استنت قلب (فنر گذاشتن در قلب) هم ممکن است برای درمان
بیماران در نظر گرفته شود.
در آنژیوپلاستی یا همان بالن قلب,پزشکان با استفاده از روش بالن گذاری انسداد
شریانها را برطرف خواهند کرد.
البته این روش را میتوان به کمک لیزر هم انجام داد.
یکی دیگر از درمانهایی که برای بیماران جراحی قلب انجام می شود گذاشتن یک
دریچه قلب مصنوعی به جای دریچه آسیب دیده است.
روشهای درمان
1.آنژیوپلاستی
در روش آنژیوپلاستی که یک روش تهاجمی بشمار می رود یک لوله مخصوص
که به آن یک بالن خاص متصل است را وارد شریان های کرونر بیمار می کنند.
با باد کردن این بالن عروقی که دچار تنگی شده اند باز می شوند.
گاهی ممکن است لازم باشد تا قطعات لوله ای شکلی به نام استنت در ناحیه
گرفتگی قرار داده شود تا از گرفتگی مجدد جلوگیری شود.
2.آنژیوپلاستی با لیزر
در این روش مانند آنژيوپلاستی لوله مخصوصی به نام کاتتر وارد بدن
می شود,تفاوت این روش با آنژیوپلاستی این است که در این روش در جلوی
لوله مخصوص یک لیزر قرار دارد که شریان های مسدود شده را باز می کند.
3.جراحی دریچه قلب مصنوعی
در این روش با جراحی دریچه آسیب دیده با یک دریچه مصنوعی جدید و سالم
تعویض می شود.
جنس دریچه جدید می تواند فلزی یا سنتز حیوانی باشد.
4.آتروکتومی
این روش درمانی شبیه به آنژیوپلاستی می باشد با این تفاوت که در نوک کاتتر تیغ
مخصوصی با قابلیت چرخش قرار دارد تا پلاک رسوب شده در شریانها را جدا کند.
5.عمل جراحی بای پس
این روش درمانی مسیرهای جدیدی برای گردش خون به عضله قلب ایجاد می کند
و از این طریق می تواند شریان های مسدود شده را درمان کند.
این روش به عمل قلب باز معروف است و برای بیمارانی شرایط حاد و گرفتگی
عروق پیچیده دارند توصیه می شود.
6.کاردیومیوپلاستی
این یک روش آزمایشی است که در آن عضلات اسکلتی بدن از ناحیه کمر یا شکم
گرفته می شوند و جایگزین عضلات آسیب دیده ی قلب که ناشی از سکته قلبی
است می شوند.
7.پیوند قلب
در روش پیوند,قلب آسیب دیده از بدن بیمار خارج شده و با یک قلب اهدایی
جایگزین می شود.
8.عمل جراحی قلب کم تهاجم
این جراحی می تواند جایگزینی برای جراحی بای پس باشد.
9.فرسایش و تخریب توسط فرکانس های رادیویی
در این روش یک کاتتر که نوک آن حاوی الکترود است وارد رگها می شود و به
سمت عضله قلب هدایت می شود تا بتواند سلولهای عضلانی خاصی در نواحی
بسیار کوچک را نابود سازد.
10.استنت
استنت یک سیم مخصوص لوله ای می باشد که از آن برای باز نگه داشتن شریانها
در حین آنژیوپلاستی استفاده می شود.
11.تجدید عروق ترانس میوکارد ( TMR )
در درمان حمله قلبی به روش TMR,از یک لیزر مخصوص به منظور ایجاد چندین
سوراخ از بیرون قلب به داخل اتاقک پمپاژ خون استفاده می شود.
علاوه بر روشهای درمانی ذکر شده,دستگاه های ایمپلنت خاصی نیز وجود دارند
که در درمان برخی از انواع حمله های قلبی مورد استفاده قرار میگیرند.
داروهای مورد استفاده در حمله قلبی
دارو درمانی یکی دیگر از روشهای درمانی است که باید برای بیمارانی که دچار حمله
قلبی شده اند در نظر گرفته شود.
درمانهای دارویی در موارد سکته خفیف یا سکته خاموش بسیار مهم است.
داروهایی که برای درمان سکته قلبی در نظر گرفته میشود با توجه به شرایط
جسمی بیمار, سن,جنسیت,سایر داروهای مصرفی و همچنین بیماریهای
زمینهای بیمار تجویز میشود.
با توجه به وضعیت و شرایط بیمار,پزشک ترکیبی مناسبی از داروها را به فرد
تجویز کند.
این داروها عبارتند از:
- آسپرین
- داروهای لختهشکن (داروهای ترومبولیک)
- داروهای ضد پلاکتی
- هپارین
- مسکن
- نیتروگلیسرین
- داروهای مسدودکننده بتا
در ادامه به توضیح چند نمونه از داروها می پردازیم.
داروی ضد انعقاد خون
از داروهای ضد انعقاد خوت جهت درمان بعضی از رگهای خونی و همچنین
قلب و ریه استفاده می شود.
داروهای ضد پلاکتی
این داروها با جلوگیری از چسبیدن پلاکتهای خون مانع از ایجاد لخته های
خون می شوند.
داروی مهار کننده آنزیم تبدیل کننده آنژیوتانسین (ACE)
این دارو فضای رگهای خونی را باز میکند و با کاهش سطح آنژیوتانسین IIباعث کاهش مقاومت می شود.
علاوه بر این,این دارو موجب می شود خون راحت تر جریان پیدا کند و کار قلب را آسان تر می کند,در این شرایط قلب عملکرد بهینه تری دارد.
داروی مسدود کننده گیرنده آنژیوتانسین II
این دارو به جای کاهش سطح آنژیوتانسین II کاری که مهار کننده های
ACE انجام می دهند مانع از بروز عوارض جانبی این ماده در قلب و
رگهای خونی می شود و به دنبال باعث افزایش فشار خون خواهد شد.
هدف از تجویز داروها:
- کاهش درد
- کاهش لخته خون
- از بین بردن لخته هایی که مانع از خونرسانی به قلب می شوند
- کاهش احتمال تشکیل لخته خون
- کاهش درد قفسه سینه
هدف از تجویز مسدودکننده های بتا:
- کاهش فشارخون
- کاهش ضربان قلب
- کم کردن فشار روی قلب
یک سری از داروها هستند که پس از گذر از دوره حاد بیماری همچنان باید
مصرف شوند,مانند آسپرین یا داروهای فشار خون.
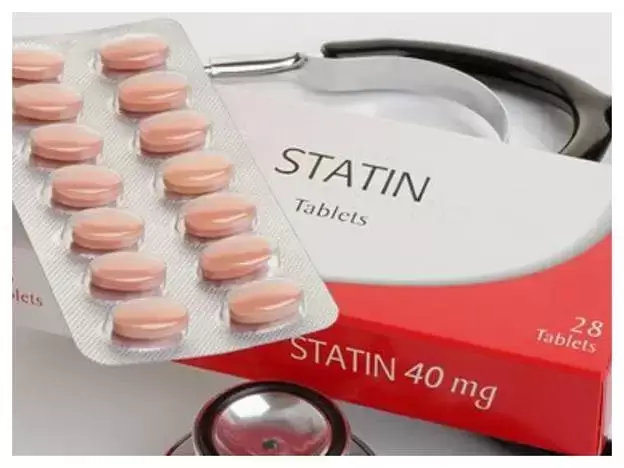
برخی از داروها نقش مکمل دارند,مانند استاتین ها که به کنترل کلسترول خون
کمک می کند.
حمله قلبی زمانی اتفاق می افتد که جریان خون متوقف شود و در اثر کمبود اکسیژن مرگ بافتی رخ دهد.
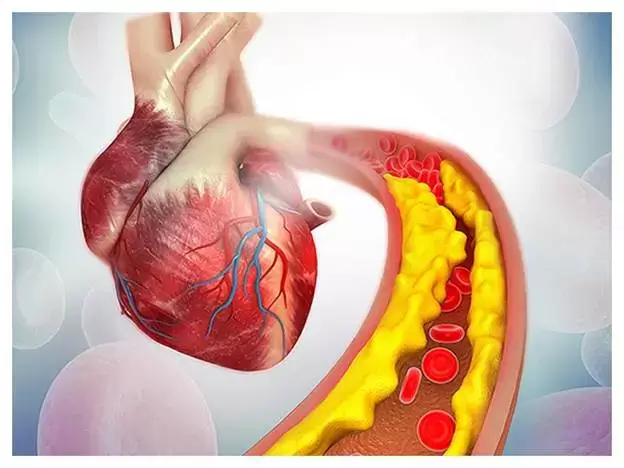
آترواسکلروزیس
بیماری عروق کرونر در اثر یک فرآیند پیچیده به نام آترواسکلروزیس (سخت
شدن دیواره عروق) یا تصلب شرایین ایجاد می شود.
آترواسکلروزیس طی مراحل مختلفی شکل میگیرد که برخی از آنها ناشناخته اند.
مراحل شکل گیری آترواسکلروزیس عبارتند از:
1.کلسترول و لیپوپروتئین
کلسترول یک ماده مغذی است که در همه سلول های حیوانی و همچنین غذاهای
حیوانی یافت می شود.
کلسترول برای بسیاری از عملکردهای بدن لازم است اما در شرایطی می تواند برای
بدن مضر باشد.
لیپو پروتئین ناقل کلسترول است و آن را حمل میکند.
لیپو پروتین با چگالی کم,LDL یا کلسترول بد و لیپو پروتئین با چگالی زیاد,HDL
یا کلسترول خوب نامیده می شود.
2.اکسیداسیون
اکسیداسیون آغاز کننده مهم آترواسکلروزیس می باشد.
اکسیداسیون یک فرآیند شیمیایی در بدن است که با آزاد کردن مواد ناپایداری
بنام رادیکالهای آزاد اکسیژن همراه می باشد.
فرآیند اکسیداسیون در وضعیت طبیعی در بدن رخ می دهد اما تحت شرایطی
مانند سیگار کشیدن یا شرایط محیطی تولید رادیکالهای آزاد در بدن افزایش
می یابد.
در بیماریهای قلبی رادیکالهای آزاد در عروق موجب اکسید شدن LDL شده
که پایه ای برای تشکیل کلسترول در دیواره عروق می باشد.
3.پاسخ التهابی
برای سخت شدن عروق لازم است یک واکنش طولانی مدت یا دائمی در بدن
وجود داشته باشد. محققان بر این باورند که این واکنش طولانی مدت یک فرآیند
ایمنی به نام پاسخ التهابی می باشد.
پاسخ التهابی چگونه منجر به بیماری قلبی میشود؟
با آسیب دیدن عروق در جریان اکسیداسیون پیامهایی به سیستم ایمنی ارسال
می شود و گلبولهای سفید (بخصوص نوتروفیل و ماکروفاژ) به محل آسیب
اعزام می شوند.
این فاکتورها شروع کننده پاسخ التهابی می باشند.
ماکروفاژها LDL (کلسترول بد) اکسید شده را می بلعند.
این فرآیند LDL را بصورت سلولهای کف آلود به دیواره عضلانی رگ متصل
می کند.
به مرور زمان کلسترل رفته رفته سخت می شود و پلاک تشکیل میدهد.
در این شرایط سیستم ایمنی فاکتورهای دیگری به نام سیتوکائین آزاد میکند.
سیتوکائین مولکولهای التهابی قدرتمندی هستند که گلبولهای سفید بیشتری
به محل آزاد میکنند و همین امر منجر به آسیب دائمی رگ می شود.
4.بسته شدن رگ
رگ کلسیفیه شده (سخت شده) تنگ می شود.
با تنگ شدن و سخت شدن رگ جریان خون کند میشود و مانع از رسیدن خون
غنی از اکسیژن به قلب می شود.
در این حالت سلولهای حیاتی از اکسیژن محروم می شوند,این فرایند ایسکمی
نامیده می شود.
زمانی که در عروق کرونر ایکسمی رخ دهد آسیب قلبی به وجود می آید,آسیب
دیدگی دیواره داخلی رگ مانع از تولید کافی نیتریک اکساید می شود.
نیتریک اکساید یک ماده ضروری برای برقراری خاصیت الاستیسته رگ می باشد.
عروق تنگ و غیر الاستیک علاوه بر اینکه جریان خون را کند می کنند,در برابر پاره
شدن و ضربات نیز آسیب پذیر می باشند.
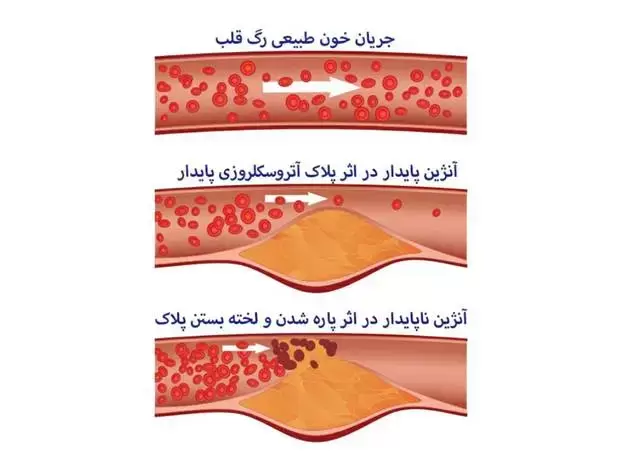
آنژین چیست
آنژین علائم اولیه از بیماری عروق کرونر و در موارد شدیدتر حمله قلبی می باشد.
آنژین زمانی رخ می دهد که خون مورد نیاز قلب به مقدار کافی تامین نشود
(ایسکمی) و بصورت درد قفسه سینه و درد قلب ظاهر می شود.
انواع آنژین
آنژین به دو گونه پایدار و ناپایدار می باشد.
آنژین پایدار در میزان مشخص از فعالیت بدنی ایجاد می شود و با قطع شدن
فعالیت و استراحت کردن از بین می رود.
علائم آنژین پایدار در اثر تنگی همیشگی عروق کرونر ایجاد می شود.
رسوب چربی و تنگ شدن عروق کرونر باعث کاهش خونرسانی به بخشی از
عضلات قلب می شود.
در زمان استراحت ضربان قلب پایین است و قلب به اکسیژن زیادی نیاز ندارد اما
با شروع فعالیت قلب مجبور است خون بیشتری برای یدن تامین کند در نتیجه
باید با قدرت و ضربان بیشتری کار کند لذا ضربان قلب افزایش می یابد تا نیاز بدن
به اکسیژن را تامین کند,از طرفی با افزایش فعالیت و تعداد ضربان قلب,قلب
خودش به اکسیژن و مواد غذایی نیاز پیدا میکند و میزان خونی که به قلب می رسد
پاسخگوی نیاز خود قلب نیست و علائم کمبود اکسیژن در قلب (ایسکمی) ایجاد
می شود.
ایسکمی باعث می شود سلولهای قلبی در اثر کمبود اکسیژن و مواد غذایی دچار درد
و ناراحتی بشوند و به این ترتیب آنژین ایجاد می شود.
آنژین ناپایدار
کمتر قابل پیش بینی است و اغلب نشانه یک مشکل جدی است.
در آنژین ناپایدار معمولا علائم قلبی در حالت استراحت یا با فعالیت بدنی خیلی
کم ایجاد می شود و جزو موارد اورژانسی می باشد.
آنژین به خودی خود یک بیماری نیست بلکه علائمی است که در اثر بیماری قلبی
ناشی از ایسکمی بوجود می آید.
شروع آنژین 48 ساعت قبل از حمله قلبی میتواند به نوعی محافظت کننده باشد.
آنژین ناپایدار به نسبت شرایط متفاوتی با آنژین پایدار دارد و اغلب مابین آنژین
پایدار و حمله قلبی قرار دارد.
آنژین ناپایدار تحت یک یا چند مورد از شرایط زیر تشخیص داده می شود:
1.احساس درد در زمان استراحت یا هنگام ورزش
2.اگر بیمار تجربه درد آنژین را نداشته باشد هنگام مواجهه با یک حمله آنژین
ناپایدار ممکن است درد متوسط تا شدیدی را احساس کند.
3.درصورتی که آنژین پایدار بیشتر از 2 ماه ادامه پیدا کند و دارو تاثیری در کاهش
درد نداشته باشد.
شدت درد
دردهای مشکلات قلبی معمولا به چند حالت زیر توصیف می شود:
- فشار
- سنگینی
- خفگی
- درد شدید و سوزاننده (به ندرت)
شدت درد همیشه دلیلی برای شدت مشکل قلبی نیست.
گاهی بیماران بجای درد احساس تنگی نفس یا خستگی دارند و در برخی از بیماران
ایسکمی بدون علامت می باشد.
مدت زمان درد
حمله آنژین معمولا چند دقیقه بیشتر طول نمی کشد,اگر درد ادامه داشته باشد
و ساعتها طول بکشد به احتمال زیاد آنژین نیست.
نواحی درد
درد معمولا در قفسه سینه زیر استخوان احساس می شود و اغلب به گردن,
فک و شانه چپ گسترش می یابد.
عوامل موثر در شروع درد
آنژین در اثر فعالیت بدنی,فشارهای روانی و همچنین قرار گرفتن در معرض سرما
ایجاد می شود و معمولا با استراحت یا قرص زیر زبانی نیتروگلیسیرین آرام می شود.
آنژین پایدار
آنژین پایدار یک درد قابل پیش بینی در قفسه سینه است.
البته جدیت آن کمتر از آنژین ناپایدار است اما می تواند خیلی دردناک باشد.
معمولا با استراحت آرام می شود و به راحتی به درمان با نیتروگلیسیرین پاسخ
می دهد.
فعالیت بدنی,هوای سرد,تنش و استرس می تواند شروع کننده آنژین باشد.
حمله آنژین میتواند در هر ساعتی از شبانه روز رخ دهد ولی بیشترین احتمال
وقوع آن بین ساعت 6 صبح تا ظهر می باشد.
سندرم کرونری حاد
آنژین ناپایدار بخشی از یک سندرم کرونری حاد شناخته می شود.
سندرم کرونری حاد در افرادی رخ می دهد که انفارکتوس میوکارد بدون صعود
قطعه ST (NSTEMI) دارند.
آزمایش خون بیماری با انفارکتوس میوکارد با صعود قطعه ST (STEMI) نشان
دهنده یک حمله قلبی پیشرفته است.
حمله قلبی جدیدترین برون ده سندرم کرونری حاد
حمله قلبی جدیترین برون ده آترواسکلروزیس می باشد.
حمله قلبی ممکن است در نتیجه یک یا دو تاثیر آترواسکلروزیس به وجود آید.
.1درصورتیکه رگ بطور کامل بسته شود منجر به گسترش ایسکمی و مرگ عضله
قلبی می شود.
.2اگر پلاک تشکیل شده منجر به پارگی رگ شود پلاکتها به پلاک آترومی
میچسبند و لخته خون (ترومبوز) تشکیل می شود.
اگر لخته خون ایجاد شده,عبور خون غنی از اکسیژن به قلب را متوقف کند
حمله قلبی رخ می دهد.
علائم دیگر بیماری عروق کرونر
آنژین پرینزمتال Prinzmetal′s Angina
آنژین پرینزمتال سومین نوع از آنژین می باشد که در نتیجه اسپاسم عروق کرونر
به وجود می آید و اغلب در حالت استراحت رخ می دهد.
حدود دو سوم افراد با این آنژین, آترواسکلروزیس شدید حداقل در یکی از عروق
خونی بزرگ دارند.
در این نوع از آنژین ضربان قلب نامنظم شایع است اما درد ناشی از آن با درمان
های رایج فوری برطرف می شود.
ایسکمی خاموش
برخی مردم با وجود بیماری شدید عروق کرونر درد آنژین را تجربه نمی کنند و در
شرایطی قرار میگیرند که ایسکمی خاموش نامیده می شود و ناشی از اختلال در
ارسال پیام درد قلب,به مغز می باشد.
چنین شرایطی خطرناک است زیرا بیمار هیچ علامت هشدار دهنده ای مبنی بر
بیماری قلبی ندارد.
طبق مطالعات بدست آمده میزان مرگ و میر در بیماران قلبی دچار ایسکمی
خاموش می شوند بیشتر از بیمارانی است که درد آنژین را تجربه می کنند.
درد آنژین قبل از یک حمله قلبی,محافظت کننده قلب است.
سندرم X
سندرم X زمانی رخ می دهد که بیمار درد آنژین آتیپیک دارد.
الکتروکاردیوگرام حین تست ورزش غیر عادی است اما بیمار هیچ علائمی مبنی
بر انسداد عروقی ندارد,این مورد اغلب در خانمها اتفاق می افتد.
دلیل آن هنوز مشخص نیست اما تصویر برداریهای حساس اشاره دارد به اینکه
سندرم X ممکن است در اثر ایسکمی ایجاد شود.
دلایل متداول بروز حمله قلبی
مشکلات قلبی همیشه ناشی از حمله قلبی نیست بلکه فقط در برخی از موارد یک
حمله قلبی می باشد.
مشکلات عضلانی و استخوانی شایع ترین علت درد قفسه سینه می باشد.
از جمله مواردی که موجب درد در قفسه سینه و عضلات می شوند عبارتند از:
- آسیب دیدن و زخمی شدن عضلات
- آرتریت
- شکستگی
- اسپاسم
- عفونت
دلایل بروز حمله قلبی عبارتند از:
- تنش و استرس شدید
- بیماریهای گوارشی مانند سنگ کیسه صفرا, زخم های پپتیک,فتق نافی,
سوزش سر دل
- آسم
- اسپاسم عروق کرونر
- اختلالات عضله قلبی
- پارگی آئورت
- التهاب حاد قلب
- کلاپس ریوی (روی هم خوابیدن ریه ها)
- لخته خون در ریه
- واسکولیت (التهاب رگ)
زمانیکه عروق کرونر کاملا مسدود شوند,فرد دچار حمله قلبی از نوع STEMI یا
آنفارکتوس میوکارد با ارتفاع ST می شود.
در مقابل این حالت از سکته قلبی,نوع دیگری وجود دارد که در آن یک قسمت
جزئی از عروق کرونر مسدود می شود و به آن آنفارکتوس NSTEMI گفته
می شود.
برای درمان هر یک از انواع سکته قلبی درمانهای مختلفی وجود دارد که این
درمانها در برخی موارد با هم متفاوتند و در قسمتهایی نیز همپوشانی وجود دارد.
برخی از درمانهای کمکی سکته قلبی برای هر دو نوع حمله قلبی ممکن است یکسان
باشد.
اقداماتی که هنگام سکته قلبی باید انجام داد
علاوه بر درمانهایی که بطور تخصصی برای درمان حمله قلبی تجویز می شود,برخی
از اقدامات اولیه می تواند در لحظات ابتدایی بروز حمله قلبی بسیار موثر باشد
و مانع از بروز علائم شدیدتر و حتی مرگ و میر شود.
در مواردی که بیمار در خواب دچار سکته قلبی شده باشد یا زمانی که حمله قلبی
بسیار شدید باشد این درمانها به عنوان درمان کمکی سکته قلبی میتواند بسیار
مفید باشند.
اولین اقدامی که در مواجهه با سکته قلبی باید انجام شود تماس سریع با اورژانس
است.
استفاده از قرص آسپرین در زمان شروع علائم و همچنین در مواردی که علائم
خفیف بیماری مشاهده میشود نیز می تواند کمک کننده باشد.
اما مفیدترین اقدامی که نیتوان انجام داد احیای قلبی ریوی یا همان CPR است.
احیای قلبی یکی از مهمترین اقدامات اولیه سکته قلبی می باشد که میتواند تا حد
زیادی بیمار را از مرگ حتمی نجات دهد.
لازم به ذکر است اینکه در زمان بروز حمله قلبی افرادی که در احیای قلبی ریوی
تجربه کافی دارند در آنجا حضور داشته باشند اهمیت بسیار بالایی دارد.
درمان حمله قلبی در منزل
سکته قلبی از آن دسته بیماریهایی نیست که بتوان آن را بدون مراجعه به پزشک
در منزل درمان کرد.
اما یک سری اقدامات اولیه وجود دارد که میتوانید در مواجهه با سکته قلبی تا
رسیدن اورژانس در منزل انجام دهید.
مهمترین کاری که می توانید در منزل انجام دهید, احیای قلبی ریوی یا CPR است.
توجه داشته باشید تنها زمانی برای انجام CPR اقدام نمایید که آموزشهای لازم را
دیده باشید CPR زمانی باید انجام شود که فرد به دنبال سکته دچار ایست قلبی
هم شده باشد و هوشیاری خود را از دست داده باشد.
از دیگر اقداماتی که برای سکته قلبی میتوانید در منزل انجام دهید میتوان
به موارد زیر اشاره کرد:
- استفاده از داروهای قلبی مانند آسپرین و گلیسیریل تری نیترات (قرص زیر زبانی)
- خلوت کردن فضای اطراف بیمار
- باز کردن مسیر تنفس
- دراز کشیدن
- آرامکردن بیمار
بخش دیگری از درمانهای حمله قلبی که در منزل باید انجام شود,مصرف داروها
و مراقبتهایی است که پس از ترخیص شدن از بیمارستان باید انجام شود.
علاوه بر مصرف به موقع داروها باید به رژیم غذایی و درمانهای مکمل نیز توجه
داشته باشید.
توجه داشته باشید درمانهای دارویی در مواردی که بیمار دچار سکته خفیف یا
سکته خاموش شده است بسیار مهم است.
عوارض سکته قلبی
وسعت آسیب دیدن عضله قلبی به عوامل متعددی بستگی دارد که این عوامل
عبارتند از:
- شدت حمله
- تعداد عروق مسدود شده
- شدت انسداد عروق کرونری
- زمان بین سکته و درمان
پس از حمله قلبی یک بافت اسکار (مانند زخم) در عضله ی آسیب دیده قلب
تشکیل می شود.
اغلب بعد از گذشت چند هفته از حمله قلبی, عضله های قلبی کم کم بهبود
می یابند.
مدت زمان بهبودی به میزان آسیب وارد شده به قلب و همچنین شرایط جسمی
و طول درمان فرد بستگی دارد.
یکی دیگر از عوارض حمله قلبی ضعف قلب و نارسایی قلبی می باشد.
نارسایی قلبی باعث می شود تا قلب دیگر نتواند مانند قبل خون مورد نیاز قلب را
با قدرت پمپاژ کند که البته این مورد هم به شدت نارسایی بستگی دارد.
بطور کلی عوارض و شدت عوارض بیماریهای عروق کرونری به شدت سکته قلبی
بستگی دارد.
از دیگر عوارض حمله قلبی میتوان به موارد زیر اشاره کرد:
- آریتمی قلبی
- عدم توانایی در پمپاژ خون
- بروز اختلالات کلیو
- نارسایی شریانی
- تنگی نفس موقت
عوامل موثر در سکته قلبی
عوامل متعددی وجود دارد که میتوانند زمینه ساز سکته قلبی باشند.
سن و جنسیت گاهی اوقات به عنوان فاکتورهای اصلی و بسیار تاثیر گذار در سکته
قلبی محسوب می شوند.
بیماریهای زمینه ای مانند فشارخون بالا,آریتمی قلبی,چربی خون و دیابت از
عوامل مهم در بروز حمله قلبی می باشند.
علاوه بر عوامل زمینه ساز سکته قلبی,موارد دیگری هم وجود دارد که به عنوان
عوامل ثانویه میتوانند موجب حمله قلبی به خصوص در افرادی که هیچ بیماری
زمینهای زمینه ای ندارند باشد.
از عوامل ثانویه میتوان به چاقی و اضافه وزن و همچنین نداشتن تحرک کافی به
عنوان یکی از مهمترین دلایل برای انواع سکته های قلبی اشاره کرد.
سبک زندگی ناسالم,ورزش نکردن و عدم تحرک,ممصرف بیش از حد غذاهای
چرب و انواع فست فود از جمله عواملی هستند که در سکته قلبی بخصوص
در جوانان نقش بسیار مهمی دارند.
علاوه بر این موارد استعمال دخانیات بخصوص سیگار و قلیان و همچنین مصرف
بیش از حد الکل,ریسک حمله قلبی را به شدت بالا می برد.
عوامل موثر در رخ دادن مجدد حمله قلبی
- استرس
- فشار عصبی
- بلند کردن لوازم بسیار سنگین
- افزایش فشار خون
- فراموش کردن مصرف داروها
- زمینه بیماری قلبی یا تجربه سکته قلبی
رژیم غذایی مناسب پس از حمله قلبی
یکی از نکات مهمی که جهت درمان و بهبود بیماران درگیر با حملات قلبی وجود
دارد توجه به مراقبتهای پس از ترخیص و گذراندن دوره بیماری است.
بعد از حمله قلبی سبک زندگی و رعایت یک رژیم غذایی سالم بسیار مهم و حیاتی
است.
در کنار مصرف داروهای تجویز شده پیروی از یک رژیم غذایی سالم اهمیت زیادی
دارد.
در رژیم غذایی افراد مبتلا به بیماری قلبی یا افرادی که تجربه سکته قلبی داشته اند
مصرف روغن,چربی,قند,شیرینی جات,کربوهیدرات,انواع فست فود و مواردی از
این قبیل مجاز نمی باشد.
همچنین مصرف گوشت قرمز و سفید برای این افراد باید تا حد امکان کم و کنترل
شده باشد و بهتر است گوشت سفید را جایگزین گوشت قرمز کنند.
علاوه بر این لبنیات پر چرب و مصرف نمک نیز برای یک بیمار قلبی ممنوع
می باشد.
یک رژیم غذایی مناسب برای بیمار قلبی شامل موارد زیر می باشد:
- میوه و سبزیجات تازه
- گوشت کم چرب و ترجیحا گوشت سفید
- آجیل و حبوبات
- غلات کامل
- روغنهای گیاهی
- غذاهای بخارپز رژیمی و بدون روغن
- تخممرغ و ماهی
روشهای پیشگیری از حمله قلبی
زمان و سرعت درمان در میزان آسیب وارد شده در حملات قلبی بسیار اهمیت
دارد از این رو روشهای پیشگیری از بروز حمله قلبی بسیار مهمتر است.
در اغلب موارد با رعایت یک رژیم غذایی سالم تحت نظر پزشک متخصص
می توان مانع از رخ دادن حمله قلبی شد.
رعایت این موارد میتواند تا حدودی احتمال بروز سکته قلبی را کاهش دهد:
- ورزش کردن بصورت اصولی
- کاهش مصرف مواد غذایی چرب و مضر
- کاهش وزن
- افزایش مصرف میوه و سبزیجات تازه
- کاهش مصرف شیرینی جات و تنقلات
- پرهیز از استعمال دخانیات و مصرف الکل
یکی از روشهای موثر جهت پیشگیری از بروز حمله قلبی چکاپ دوره ای تحت نظر
پزشک متخصص قلب می باشد.
توجه داشته باشید اگر زمینه وراثتی یا خانوادگی حمله قلبی دارید یا شرایط زندگی
و سن و سال شما به گونه ای است که می تواند زمینه ساز بروز سکته قلبی شود
توصیه می شود حتما تحت نظر یک پزشک متخصص قلب باشید.
سبک زندگی سالم,رژیم غذایی مناسب,چکاپ مرتب و دوره ای,دوری از استرس
و تنش های عصبی از مهمترین اقدامات برای پیشگیری از سکته قلبی می باشند.
تشخیص حمله قلبی
یکی از مهم موارد در درمان سکته قلبی جهت انجام اقدامات مورد نیاز,تشخیص
بروز حمله قلبی در افراد می باشد.
به این دلیل که گاهی اوقات خصوصا در سکته قلبی خفیف یا خاموش ممکن
است شرایط بیمار در حدی باشد که برای درمان به یک تشخیص قطعی نیاز باشد.
آنژیوگرافی یکی از مهترین روشها در تشخیص حملات قلبی می باشد.
آنژیوگرافی چه مواردی را مشخص میکند؟
- وجود یا عدم وجود گرفتگی عروق
- میزان انسداد رگها
- بررسی ریتم ضربان قلب
علاوه بر این انجام نوار قلب,اکو قلبی,الکتروکاردیوگرام,سی تی اسکن و همچنین
ام آر آی قلب نیز در تشخیص بیماریهای قلبی بسیار کمک کننده میباشد.
لازم به ذکر است علائم بیمار قبل از حمله و سابقه بیماری فرد همچنین سوابق
ژنتیکی و خانوادگی می تواند در تشخیص درست بیماری قلبی کمک کننده باشد.
درد قفسه سینه به صورت مداوم,تنگی نفس و آریتمی قلبی از علائمی هستند که
می توانند در تشخیص بیماری و بروز سکته قلبی در افراد بسیار کمک کننده باشد.
تفاوت معده درد با درد قفسه سینه و سکته قلبی
یکی عوامل بسیار مهمی که می تواند موجب بروز سکته قلبی در افراد شود,عدم
توجه به دردهایی است که در ناحیه قفسه سینه بروز میکند.
متاسفانه اغلب افراد معمولا این دردها را با درد معده یا سوزش سر دل و دردهای
گوارشی اشتباه می گیرند.
تفاوتی که بین معده درد با درد قفسه سینه و سکته قلبی وجود دارد این است که
دردهای مربوط به گوارش معمولا پس از غذا خوردن و هنگام دراز کشیدن بدتر
می شوند.
معمولا معده درد و سوزش سر دل بعد از مصرف داروهای گوارشی و داروهایی که
اسید معده را کنترل می کنند بهتر می شود.
یکی از تفاوت های مهم معده درد و سوزش سر دل با درد قفسه سینه و سکته
قلبی این است که معده درد و سوزش سر دل معمولا با دردهای دیگری مانند
تنگی نفس و تیر کشیدن شانه چپ همرا نیستند در حالیکه درد قفسه سینه و
سکته قلبی با تیر کشیدن شانه چپ همراه است.
علاوه بر این ضعف و خستگی و عرق سرد در معده درد ظاهر نمی شوند.
متاسفانه بی توجهی و اشتباه گرفتن معده درد با دردهای قفسه سینه می تواند
از عوامل مهم سکته قلبی در خواب باشد.
جهت جلوگیری از حمله قلبی بهتر است تمام نشانه ها و دردهایی که دائمی هستند
و پس از یک دوره کوتاه بهبود نمی یابند جدی گرفته شود و حتما با پزشک
متخصص قلب و عروق در خصوص آن مشورت صورت گیرد.
شرایط زندگی پس از سکته قلبی
پس از دچار شدن فرد به سکته قلبی مهمترین مسئله این است که دوره نقاهتش
را چگونه بگذراند.
یکی از مهمترین موارد در کاهش عوامل بروز حمله قلبی تغییر سبک زندگی می باشد.
بیماری که سکته قلبی را از سر گذرانده باید تحت نظر باشد و بطور مرتب
فشارخون بالا,کلسترول بالا و دیابت را کنترل کند.
دیگر مواردی که بیمار باید رعایت کند عبارتند از:
- ورزش منظم بهصورت کنترل شده و تحت نظر پزشک متخصص قلب و عروق
- مصرف دقیق و سر وقت داروهای تجویز شده
- پیروی از یک ژیم غذایی سالم
- تغذیه سالم
- ترک سیگار,الکل و دخانیات
فردی که تجربه حمله قلبی و سکته را دارد باید دائما تحت نظر پزشک متخصص
قلب باشد و مرتب علائم خود را بررسی نماید.
چکاپ های منظم و دورهای برای این افراد ضروری است.
توجه داشته باشید با آگاهی بالا نسبت به عوامل خطرساز و توجه به علائم مهم
می توان بیماری قلبی را به درستی مدیریت کرد.
تفاوت نارسایی قلبی و حمله قلبی
نارسایی قلبی و حمله قلبی هر دو در دسته ی بیماریهای قلبی قرار دارند اما دو
موضوع کاملا متفاوت هستند.
این موضوع بسیار حائز اهمیت است که درصورت بروز هرگونه مشکل قلبی
تفاوتهای این دو بیماری را بدانید.
اطلاع داشتن از تفاوت آنها باعث می شود تا پزشک خود را در تشخیص صحیح
کمک نمایید تا روند درمانی سریعتر اعمال شود.
نارسایی قلبی زمانی رخ می دهد که قلب خیلی سفت یا ضعیف باشد و نتواند خون
را به طور مؤثر در سراسر بدن پمپاژ کند.
این اتفاق ممکن است در اثر فشار خون بالا یا شرایطی مثل بیماری عروق کرونر
رخ دهد که در آن عروق خونرسان قلب باریک تر می شوند.
حمله قلبی زمانی اتفاق می افتد که جریان خون به قلب مسدود یا بطور کامل
متوقف شده باشد.
که این حالت به سکته قلبی شناخته می شود.
خون به عضله قلب اکسیژن رسانی می کند,مسدود شدن رگ خونی در اثر تجمع
چربی یا کلسترول مانع از رسیدن اکسیژن کافی به قلب می شود.
این اتفاق موجب آسیب رسیدن به عضله قلب میشود حتی امکان دارد باعث از
بین رفتن بخشی از عضله قلب شود.
علل نارسایی قلبی
نارسایی قلبی زمانی رخ می دهد که عضله قلب ضعیف یا سفت شده باشد.
از علل نارسایی قلب میتوان به موارد زیر اشاره داشت:
بیماری عروق کرونری
بیماری عروق کرونری (CAD) شایعترین بیماری قلبی می باشد که در آن کلسترول و
رسوبات چربی در عروق قلب تجمع یافته است و بر جریان خون در عضلات قلب
تاثیر می گذارد.
این مسئله باعث درد قفسه سینه می شود که اصطلاحا به آن آنژین گفته میشود
و با گذشت زمان می تواند منجر به نارسایی قلبی شود.
سابقه حمله قلبی
درصورتیکه فردی سابقه حمله قلبی یا سکته قلب داشته باشد احتمال خطر
آسیب مجدد به عضلات قلب افزایش پیدا کند.
تجربه سکته قلبی می تواند بر توانایی پمپاژ خون در بدن تاثیر منفی بگذارد و
باعث نارسایی قلب شود.
فشار خون بالا
درصورتیکه بیمار مبتلا به فشار خون بالای کنترل نشده باشد قلب مجبور
می شود خون را سخت تر از حالت عادی پمپاژ کند تا بتواند گردش خون را
تنظیم کند.
این کار به مرور زمان قلب را ضعیف می کند و میتواند منجر به نارسایی قلبی شود.
مشکلات دریچه های قلبی
ناهنجاری در دریچه های قلب ممکن است مادرزادی,ناشی از عفونت و یا هر
بیماری قلبی دیگری باشد.
زمانی که دریچه های قلب بطور کامل باز یا بسته نشوند,عضله قلب جهت
اطمینان از گردش مناسب خون,باید پمپاژ بیشتری داشته باشد در نتیجه این
مشکلات می توانند در طی زمان منجر به نارسایی قلبی شوند.
بیماری عضله قلب
بیماریهایی مانند کاردیومیوپاتی متسع شده, کاردیومیوپاتی هیپروفیک یا میوکاردیت
ناشی از عفونتهای خاص,مصرف بیش از حد الکل و یا سوء مصرف دارو از جمله
عواملی هستند که می توانند به عضله قلب آسیب برسانند و خطر نارسایی قلبی
را افزایش دهند.
بیماریهای قلبی مادرزادی
برخی از بیماران دچار نقص مادرزادی قلب یا محفظه ی قلب هستند بطوریکه
سایر بخشهای عضله قلب سالم است.
در این موارد قلب مجبور می شود برای پمپاژ خون,بیشتر از حد معمول کار کند,
به همین دلیل احتمال نارسایی قلب بیشتر می شود.
بیماری ریه
زمانی که فرد به بیماری شدید ریه مبتلا باشد, قلب فشار بیشتری متحمل می شود
تا از اکسیژن رسانی مطلوب به سایر اندامهای بدن اطمینان حاصل کند.
هر چقدر که قلب بیشتر کار کند,احتمال نارسایی قلبی بیشتر می شود.
دیابت
بیماران مبتلا به دیابت به دلیل افزایش سطح چربی در خون,به شدت مستع ابتلا
به فشار خون بالا و آترواسکلروز می باشند.
در چنین شرایطی خطر نارسایی قلبی بهدشدت افزایش می یابد.
چاقی و اضافه وزن
قلب یک فرد چاق بیشتر از یک فرد با وزن متعادل کار می کند.
علاوه بر این چاقی می تواند منجر به آپنه خواب (یک اختلال در خواب که باعث
میشود تنفس برای مدت کوتاهی ضعیف یا متوقف شود) و کاردیومیوپاتی (نوعی
بیماری قلبی که در آن عضله قلب ضعیف می شود),شود که این موارد در افزایش
خطر نارسایی قلبی موثر می باشند.
آنمی
کمبود تعداد گلبولهای قرمز باعث استرس قلبی می شود زیرا قلب برای اینکه با
تعداد کمی گلبول قرمز اکسیژن رسانی به بدن را با سرعت انجام دهد,باید بیشتر
کار کند و بیشتر کار کردن قلب باعث افزایش احتمال نارسایی قلبی می شود.
پرکاری تیروئید
پرکار بودن غده تیروئید باعث میشود بدن با سرعت بیشتری کار کند در نتیجه
قلب هم باید سریعتر کار کند و این مسئله منجر به ضعیف شدن قلب می شود.
آریتمی قلبی
آریتمی قلبی به معنی ضربان نامنظم قلب است.
زمانیکه این اتفاق رخ می دهد قلب توانایی پمپاژ خون به مقدار کافی در بدن
نمی باشد و این موضوع میتواند منجر به نارسایی قلبی شود.
آریتمی قلبی ممکن است در اثر آسیب دیدن عضلات قلبی ناشی از حمله قلبی
ایجاد شود.
عضلات آسیب دیده سیگنال های الکتریکی را کنترل می کنند.
برخی از آریتمی های قلبی مانند تاکی کاردی خفیف می باشد و علائم آن عبارتند از:
- درد قفسه سینه
- تپش قلب
- سرگیجه
- خستگی مفرط
- نفس نفس زدن
- نارسایی قلبی
نارسایی قلبی زمانی اتفاق می افتند که قلب قادر به پمپاژ موثر خون در بدن نباشد.
اگر عضله قلب در اثر حمله قلبی آسیب زیادی دیده باشد نارسایی قلبی رخ
می دهد,نارسایی قلبی معمولا در سمت چپ قلب یعنی بطن چپ ایجاد می شود.
علائم نارسایی قلبی شامل موارد زیر است:
- نفس نفس زدن
- خستگی مفرط
- تورم در بازوها و پاها به دلیل تجمع مایعات
- شوک قلبی
شوک کاردیوژنیک
شوک کاردیوژنیک مشابه نارسایی قلبی,اما جدی تر می باشد.
کاهش ناگهانی حجم خون در اثر خونریزی شدید و به دنبال آن افت شدید فشار
خون عامل اصلی این نوع از شوک می باشد.
زمانیکه عضله قلب آسیب دیده باشد ایجاد توانایی پمپاژ دیگر خون کافی جهت
حفظ بسیاری از عملکردهای بدن را ندارد.
از علائم شوک کاردیوژنیک میتوان به موارد زیر اشاره کرد:
- سردرگمی ذهنی
- سردی دست و پا
- ضربان قلب سریع و تنفس کوتاه
- رنگ پریدگی پوست
- اخلال در تنفس
- پارگی قلب
پارگی قلب چیست
پارگی قلب یک عارضه بسیار جدی اما نادر از حمله قلبی است که در آن ماهیچه
ها,دیواره ها یا دریچه های قلب از هم جدا می شوند و به اصطلاح دچار پارگی
می شوند.
ایست قلبی
ایست ناگهانی قلب با حمله قلبی متفاوت است.
البته یک حمله قلبی ممکن است یک اختلال الکتریکی ایجاد کند که منجر به
ایست ناگهانی قلب شود.
در صورتیکه ایست ناگهانی قلبی بلافاصله درمان نشود,می تواند منجر به مرگ
شود اما با اقدامات سریع و مناسب پزشکی,رهایی از مرگ امکان پذیر است.
احیای قلبی (CPR),استفاده از دفیبریلاتور (دستگاه شوک الکتریکی قلب),
یا فقط فشار به قفسه سینه می تواند شانس زنده ماندن را تا رسیدن اورژانس
افزایش دهد.
معمولا ایست قلبی در اثر آریتمی ناگهانی قلب تحت عنوان فیبریلاسیون بطنی ایجاد می شود.
در فیبریلاسیون بطنی,سیگنال های الکتریکی درون قلب بطور ناگهانی آشفته
می شوند,بطن ها از کنترل خارج می شوند و شروع به پمپاژ ناکارآمد خون میکنند
که حجم خون پمپ شده در بدن را به شدت کاهش می دهد و در برخی موارد
گردش خون بطور کامل متوقف می شود و ایست قلبی رخ می دهد.
از آنجایی که سیگنالهای الکتریکی ضربان قلب را کنترل میکنند,اختلال در این
سیگنالها می تواند منجر به ایست قلبی و مرگ ناگهانی شود.
شایع ترین علت ایست قلبی فیبریلاسیون بطنی می باشد.
معالجه ایست قلبی,شروع احیا فوری قلبی ریوی (CPR) جهت پشتیبانی از گردش
خون بیمار است که شامل یک شوک الکتریکی بزرگ به قلب توسط وسیله ای به
نام دفیبریلاتور می باشد.
شوک بزرگ باعث می شود تا سیگنال الکتریکی قلب خود را سازماندهی کند و
قلب دوباره شروع به تپش کند.
چند دقیقه بعد از ایست قلبی متاسفانه مرگ اتفاق می افتد مگر اینکه شخص
در شرایطی باشد که کمک در دسترس باشد و بلافاصله احیای قلبی ریوی صورت
گیرد.
متاسفانه در اکثر افرادی که دچار ایست قلبی می شوند احیا با موفقیت صورت نمی گیرد و از دنیا می روند.
ایست قلبی در افرادی که به انواع مختلف بیماری های قلبی مبتلا هستند
شایعتر است.
خطر مرگ ناگهانی در افراد مبتلا به بیماریهای قلبی اساسی به میزان قابل توجهی
افزایش می یابد تا حدی که لازم است بسیاری از آنها را جهت نصب دستگاه
دفیبریلاتور قابل کاوش در نظر گرفت,این دستگاه میتواند بطور خودکار افرادی
که دچار ایست قلبی می شوند را احیا کند.
از دیگر دلایل ایست قلبی میتوان به برخی ناهنجاریهای ارثی قلبی اشاره کرد که
تمایل به افزایش خطر لرزش بطنی دارند (مانند کاردیومیوپاتی هیپرتروفیک) و
همچنین استفاده از داروهای مختلف غیرقانونی (بخصوص کوکائین) است.
توصیه می شود اگر یکی از بستگان نزدیک شما به طور ناگهانی در اثر ایست قلبی
فوت کرد سعی کنید حتما علت دقیق مرگ را از پزشک پرس و جو کنید.
علت مرگ ممکن است در خطرات قلبی عروقی که زمینه ارثی دارد و ممکن است
شما را تهدید کند نقش داشته باشد پس این توصیه را جدی بگیرید.
عوارض ایست قلبی
زمانیکه ایست قلبی ناگهانی اتفاق می افتد,کاهش خون رسانی به مغز باعث بیهوش
شدن می شود.
اگر ریتم قلب به سرعت به حالت عادی برنگردد آسیب مغزی رخ می دهد و منجر
به مرگ می شود.
افرادی بعد از ایست قلبی احیا شدند و به زندگی بازگشتند ممکن است دچار
علائمی ناشی از آسیب مغزی شوند.
انجام نوار قلب در منزل برای بیماران اورژانسی
انجام نوار قلب در منزل یکی از مهترین خدمات پزشکی برای افرادیست که در شرایط اورژانسی قرار دارند و توان مراجعه به مراکز درمانی را ندارند.
تحرک برای بیمارانی که دچار حملات قلبی شده اند بسیار خطرناک است.اگر شخص در آستانه سکته قلبی باشد حرکت و فعالیت بدنی،همچنین طی کردن مسیرهای طولانی تا رسیدن به بیمارستان و انجام کارهای اولیه روند درمان,زمان زیادی را اتلاف میکند و ممکن است این تحرکات بدنی و اتلاف وقت اتفاقات جبران ناپذیری را برای بیمار رقم بزند از این رو بهترین گزینه انجام نوار قلب در منزل می باشد. توضیحات بیشتر …
آزمایشگاه ثمره با بهره مندی از پزشکان متخصص آماده خدمت رسانی در همه مناطق تهران جهت انجام نوار قلب در منزل می باشد.
توجه: بسیاری از افراد خواستار این می باشند که انجام نوار قلب برای آنها توسط متخصص خانم انجام شود لذا لازم به ذکر است آزمایشگاه ثمره با بهره گیری از کادر حرفه ای و متخصص خانم و آقا این امر را رعایت کرده و با توجه به درخواست شما متخصصین به محل اعزام می شوند.
جهت مشاوره,هماهنگی و رزرو وقت میتوانید به سایت آزمایشگاه مراجعه نمایید
و یا با شماره های درج شده تماس حاصل فرمایید.
شماره واتساپ
پاسخ به سوالات متداول
آیا ممکن است شخصی بیشتر از یکبار دچار حمله قلبی شود؟
هر کسی که شرایط لازم برای حمله قلبی را داشته باشد,ممکن است در طول زندگی حداقل یکبار دچار سکته قلبی شود.
احتمال اینکه فردی که تجربه سکته قلبی را دارد مجدد دچار سکته شود کم است اما صفر نیست.
آمار نشان میدهد از هر پنج نفری که دچار حمله قلبی شده اند ممکن است یک نفر در طول 5 سال برای دومین بار دچار سکته قلبی مجدد شود.
در مواجهه با علائم حمله قلبی چه اقداماتی باید انجام دهیم؟
برای بیماران آنژین خوردن یک دوز قرص نیتروگلیسیرین زیر زبانی و تکرار آن هر 5 دقیقه تا 3 دوز.
اگر بعد از خوردن 3 دوز نیتروگلیسیرین هنوز هم درد ادامه داشت حتما با اورژانس تماس بگیرید.
چه افرادی بیشتر در معرض خطر سکته قلبی قرار دارند؟
– سالمندان
– خانمهای جوان (هنوز علت آن مشخص نیست که چرا حمله قلبی در این گروه شدید تر است )
– افرادی که سابقه بیماریهای قلبی دارند
– افرادی که نارسایی قلبی دارند
– افراد مبتلا به دیابت
– افرادی که طولانی مدت دیالیز دریافت میکنند.
امکان تشخیص حمله قلبی قبل از سکته وجود دارد؟
بله, علائمی مانند بی خوابی, خستگی دائمی, دردهای غیرطبیعی و پی در پی در نواحی شکم و قفسه سینه,آریتمی قلبی,تپش قلب شدید و تنگی نفس در زمان انجام دادن بعضی از فعالیتها یا حتی در زمان استراحت و خواب می تواند از علائم هشدار دهنده قبل از شروع یک حمله قلبی باشد. با پیگیری کردن هر یک از این علائم و مشورت با پزشک می توان احتمال بروز سکته قلبی را به میزان قابل توجهی کاهش داد.
افتادگی دریچه قلب چه علائمی دارد؟
افرادی که افتادگی دریچه دارند معمولا هنگام ورزش کردن یا فعهالیتهای بدنی شدید مثل بلند کردن جسم سنگین,تند راه رفتن یا دویدن دچار تپش قلب و درد در ناحیه قفسه سینه می شوند. به طور کلی می توان گفت این افراد حساس و مضطرب هستند و حتی در مواقعی مثل امتحانات دچار استرس و اضطراب می شوند و افرادی بسیار تحریک پذیر هستند. افرادی که افتادگی دریچه قلبی دارند در هنگام استرس شدید یا تنش های عصبی دچار تپش قلب می شوند.
توصیه می شود این افراد تا حد امکان سعی کنند از استرس به دور باشند و همچنین انجام فعالیتهای سنگین را به حداقل برسانند به این ترتیب می توانند این مشکل را کنترل نمایند. البته در شرایطی که فرد افتادگی شدید داشته باشد ممکن است پزشک دارو تجویزکند.
بنابراین توصیه می شود چنانچه علائمی که در بالا ذکر شد را در خود مشاهده کردید حتما به پزشک متخصص قلب مراجعه نمایید تا با معاینه و انجام اکوی قلبی و تست ورزش شدت افتادگی دریچه مشخص شود و بر طبق آن پزشک روش درمانی مناسب را به شما ارائه دهد.
افتادگی دریچه از چه سنی ایجاد می شود؟
افتادگی دریچه یک بیماری مادرزادی و ارثی است که از زمان تولد در نوزاد وجود دارد اما علائم آن معمولا در دوران دبستان و دبیرستان ظاهر می شود.
بیماریهای مادرزادی قلبی چه بیماریهایی هستند؟
بیماریهای مادرزادی قلب در واقع ناهنجاریهایی هستند که از بدو تولد در ساختار قلب بوجود می آیند و ارثی هستند. بیماریهای قلبی کودکان اغلب مادرزادی هستند. بیماری مادر زادی به این معنی نیست که از مادر به نوزاد به ارث رسیده است بلکه پدر هم در ابتلای نوزاد به بیماریهای قلبی مادرزادی نقش دارد.و این ناهنجاریها هنگام تکامل جنین بوجود می آیند و نوزاد با آن بیماری متولد می شود اما ممکن است علائم آن چندین سال بعد بروز کند مثل افتادگی دریچه قلب که یک بیماری ارثی مادرزادی است که ممکن است علائم آن در سنین 7 تا 15 سالگی بروز کند.
آیا درد شدید دست چپ نشانگر بیماری قلبی می باشد؟
درد شدید در دست چپ به همراه درد قفسه سینه یا تنگی نفس میتواند نشانه ای از یک حمله قلبی باشد.توصیه می شود این دردها را جدی بگیرید و در اسرع وقت به پزشک مراجعه نمایید.
درد قفسه سینه همیشه نشانه ای از بیماری قلبی است؟
اگر درد قفسه سینه به همراه علائمی چون: عرق سرد و تهوع و استفراغ باشد و یا اینکه درد بیش از 30 دقیقه طول بکشد سریعا با اورژانس تماس بگیرید.اگر درد قفسه سینه ناشی از تنگی عروق قلب باشد علائم آن بصورت 1- درد در ناحیه پشت جناغ که با فعالیت بدنی افزایش و با استراحت کاهش می یابد. 2- دردی که به بازو دست چپ و گردن و فک انتشار یابد. 3- دردی که با مصرف قرص زیرزبانی نیتروگلیسیرین در طی 3 تا 5 دقیقه قطع شود. 4- درد به گونه ای باشد که ارتباطی با خوابیدن یا نشستن فرد نداشته باشد.